Các nhà khoa học đang thử nghiệm công nghệ vắc xin COVID-19 như một cách để điều trị các bệnh nan y như ung thư và HIV.

Ảnh minh họa
Đại dịch COVID-19 đã thúc đẩy các nhà khoa học chế tạo loại vắc xin đầu tiên sử dụng mRNA, hoặc một mảnh nhỏ của protein gai của hạt virus, để tạo ra phản ứng miễn dịch bảo vệ khỏi n.hiễm t.rùng.
Đây là một hướng tiếp cận mà các nhà nghiên cứu vắc xin đã nghiên cứu trong 25 năm qua.
Sau kết quả thử nghiệm lâm sàng hiệu quả và hàng triệu người được tiêm chủng thành công với vắc xin COVID-19 dựa trên mRNA, các nhà nghiên cứu hiện đang tìm hiểu cách mà phát hiện này có thể mở đường cho các phương pháp điều trị khác.
Nghiên cứu vắc xin mRNA để điều trị ung thư và HIV
Các nhà khoa học tại Trung tâm Ung thư MD Anderson của Đại học Texas đang chuẩn bị nghiên cứu mRNA như một phương pháp điều trị ung thư.
Họ tin rằng mRNA có thể được sử dụng để ngăn ngừa ung thư tái phát, TS Van Morris, bác sĩ chủ nhiệm thử nghiệm lâm sàng, cho biết.
Khả năng tái phát của ung thư khác nhau tùy thuộc vào loại ung thư, và phổ biến nhất với ung thư buồng trứng, ung thư bàng quang và u nguyên bào thần kinh đệm. Tái phát xảy ra khi một lượng nhỏ tế bào ung thư còn sót lại trong cơ thể sau khi điều trị, nhân lên và trong một số trường hợp di chuyển đến các vùng khác của cơ thể.
Trong thử nghiệm hiện đang ở giai đoạn hai, các bác sĩ kiểm tra bệnh nhân ung thư đã cắt bỏ khối u và hóa trị. Khi xét nghiệm phát hiện ra các tế bào ung thư vẫn đang lưu hành trong cơ thể họ, các nhà nghiên cứu sẽ tạo ra sự phối hợp mRNA được cá thể hóa.
TS Morris cho biết: “Chúng tôi hy vọng rằng với vắc xin được cá thể hóa sẽ chuẩn bị cho hệ thống miễn dịch truy tìm các tế bào khối u còn sót lại, loại bỏ chúng và chữa khỏi bệnh cho bệnh nhân”.
Các nhà khoa học tại Đại học Scripps ở California cũng đang xem xét HIV, một bệnh n.hiễm t.rùng lây truyền qua đường t.ình d.ục ảnh hưởng đến 1,2 triệu người trên toàn thế giới, như một ứng cử viên cho vắc xin mRNA.
Tương tự như cách vắc xin COVID-19 gắn vào các protein gai của coronavirus và t.iêu d.iệt chúng, vắc xin HIV có thể làm điều tương tự với các hạt HIV, William Schief, chuyên gia miễn dịch tại Scripps Research, người đã giúp phát triển vắc xin HIV trong thử nghiệm Giai đoạn 1, cho biết.
Hiện nhóm của Schief biết rằng mRNA có thể được sử dụng để nhắm mục tiêu và t.iêu d.iệt HIV, họ sẽ sử dụng công nghệ này trong các nghiên cứu tương lai với hy vọng sớm tạo ra vắc xin HIV.
Kể từ khi vắc xin COVID-19 ra đời, các nhà nghiên cứu cũng đã điểm lại những căn bệnh mà họ dự đoán sẽ trở thành mối đe dọa lớn hơn trong những năm tới.
Các nhà khoa học của Đại học Oxford đã hợp tác với AstraZeneca để phát triển vắc-xin COVID-19 hiện đang nghiên cứu một loại vắc xin để điều trị bệnh lậu, một bệnh lây truyền qua đường t.ình d.ục.
Bước tiến quan trọng của vaccine ngừa HIV sau 40 năm
Hai nhóm chuyên gia tại Pháp và Mỹ bước vào giai đoạn một thử nghiệm lâm sàng vaccine HIV trên người. Điều này mang đến những kỳ vọng mới cho công cuộc chống lại đại dịch HIV/AIDS.
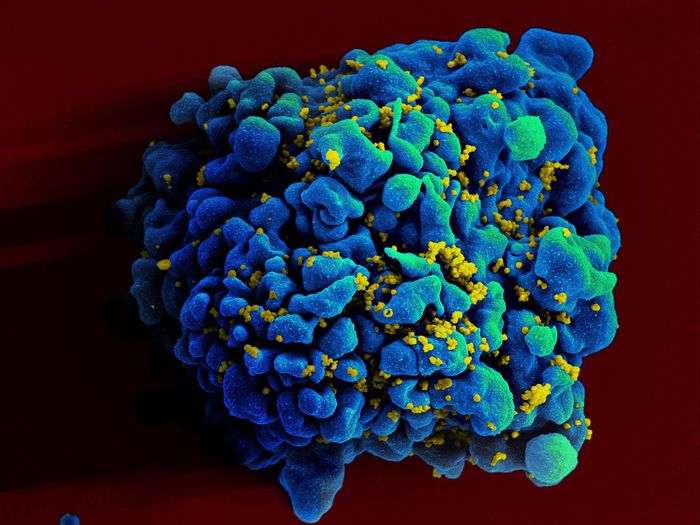
Hiện tại, HIV/AIDS là căn bệnh chưa thể tìm ra thuốc chữa và vaccine phòng ngừa. Các loại vaccine theo công thức truyền thống gặp phải trở ngại lớn khi không thể tìm ra virus và tạo phản ứng miễn dịch.
Mới đây, hai dự án nghiên cứu tại Pháp và Mỹ đã thử nghiệm vaccine ngừa HIV trên người giai đoạn một, đ.ánh dấu bước tiến quan trọng trong phát triển chế phẩm sinh học này sau 40 năm.
Vaccine ngừa HIV với công nghệ độc nhất thế giới
Tại Pháp, sau 8 năm nghiên cứu, Viện Nghiên cứu Vaccine (thuộc Viện Nghiên cứu Quốc gia – INSERM), Đại học Paris Est Créteil, tuyên bố họ sắp thử nghiệm vaccine ngừa HIV khác mang tên CD40.HIVRI.Env vào tháng 4.
Theo Les Echos, Viện Nghiên cứu Quốc gia Pháp khẳng định vaccine này được phát triển theo công nghệ tiên tiến, độc nhất trên thế giới. Thông tin từ tổ chức này cho thấy chương trình thử nghiệm lâm sàng giai đoạn một đang tuyển 72 tình nguyện viên, độ t.uổi từ 18 đến 65, không gặp vấn đề gì về sức khỏe. Thời gian thử nghiệm kéo dài một năm, tình nguyện viên cần tới bệnh viện để kiểm tra 8 lần.
Các nhà khoa học phát triển loại huyết thanh nhắm vào những tế bào cụ thể để chống lại cuộc tấn công từ HIV. Đây là những tế bào có gai, làm nhiệm vụ như lính canh trong hệ miễn dịch.
Giáo sư Yves Lévy, Giám đốc Viện Nghiên cứu Vaccine, giải thích: “Với vaccine này, việc quan trọng nhất là ‘dạy’ cơ thể phản ứng chống lại virus chính xác tới cấp độ tế bào. Hệ miễn dịch phải học cách nhận biết và vô hiệu hóa HIV khi vaccine gắn protein vào vỏ bọc của virus”. Vì vậy, CD40.HIVRI.Env có chức năng ngăn ngừa lây nhiễm tiềm ẩn, không chữa được bệnh HIV/AIDS.

Timothy Ray Brown, người đầu tiên khỏi HIV trên thế giới. Tuy nhiên, ông đã qua đời vì ung thư vào năm 2020. Ảnh: NY Times.
Thành phần của CD40.HIVRI.Env là sự kết hợp giữa một kháng nguyên hỗn hợp với một kháng thể đơn dòng. Chúng do Công ty GTP Technology (Pháp) và Novasep (Bỉ) sản xuất. Công nghệ này đã cho kết quả tốt ở loài linh trưởng. Đây là lần đầu tiên chúng được sử dụng trên người.
INSERM cho hay thử nghiệm giai đoạn một sẽ tiêm cả giả dược cho tình nguyện viên. Mục tiêu là đ.ánh giá khả năng đáp ứng các liều lượng khác nhau của vaccine khi sử dụng đơn lẻ hoặc kết hợp. Đây cũng là cơ sở cho giai đoạn II, III khi thử nghiệm lâm sàng.
Loại vaccine mà CD40.HIVRI.Env có thể kết hợp là DNA-HIV-PT123. Đây là vaccine DNA có thể khuếch đại phản ứng miễn dịch, giúp tăng hiệu quả phòng ngừa.
DNA-HIV-PT123 đang được Viện Dị ứng và Bệnh truyền nhiễm Quốc gia Mỹ (NIAID) phát triển. Nó đã thử nghiệm trên 700 tình nguyện viên ở Uganda, Nam Phi và Tanzania, cho hiệu quả một phần.
Phát triển tiếp loại vaccine ngừa HIV đã thành công trên khỉ
Cách đây gần 20 năm, các nhà khoa học tại Đại học Khoa học và Sức khỏe Oregon, Mỹ, đã tìm ra loại vaccine mới. Nó được nhắm tới mục đích ngăn ngừa HIV/AIDS. Tuy nhiên, thời điểm đó, vaccine chỉ kháng được virus HIV trên khỉ (còn gọi là SIV). Nó được chứng minh ngừa SIV trên khoảng 50% loài động vật linh trưởng không phải con người.
Hiệu quả của vaccine này trên người vẫn là trở ngại. HIV/AIDS là một trong những căn bệnh hiểm nghèo không có cách điều trị và phòng ngừa. Theo Medical Express , các nhà nghiên cứu tại Đại học Khoa học và Sức khỏe Oregon, Mỹ, đã giải mã lý do vì sao vaccine trên chỉ có tác dụng trên khỉ và tìm ra con đường phát triển nó để mang tới hiệu quả cho con người.
Trong chuỗi bài báo khoa học được công bố ngày 25/3 trên tạp chí Science and Science Immunology, những người tạo ra cytomegalovirus (hay còn gọi là CMV) đã mô tả cơ chế sinh học bất thường mà ứng cử viên vaccine HIV hoạt động.
Các phát hiện từ nhóm chuyên gia tại Đại học Khoa học và Sức khỏe Oregon giúp tinh chỉnh VIR-1111, loại vaccine thử nghiệm dựa trên CMV nhằm chống lại HIV. Nó được phát triển tại đại học trên và đang được đ.ánh giá, thử nghiệm lâm sàng giai đoạn một trên người.
Đây là lần đầu tiên vaccine VIR-1111 bước vào giai đoạn thử nghiệm trên người sau gần 20 năm. Thử nghiệm này do Công ty Vir Biotechnology phối hợp nhóm chuyên gia Đại học Khoa học và Sức khỏe Oregon tiến hành.

Phó giáo sư Klaus Frueh (trái) và Phó giáo sư Scott Hansen đang chủ trì dự án thử nghiệm lâm sàng vaccine ngừa HIV VIR-1111 trên người tại Mỹ. Ảnh: UHSO.
Phó giáo sư, tiến sĩ Louis Picker, Phó giám đốc Viện Vaccine và trị liệu gene, Đại học Khoa học và Sức khỏe Oregon, cho biết: “Biết được cơ chế mà vaccine SIV hoạt động trên khỉ (dựa vào CMV) giúp chúng tôi có đ.ánh giá tiềm năng nhằm ứng dụng nó trên người nhanh chóng hơn. Nếu trỏ vaccine CMV vào sai đoạn mã gene, phản ứng miễn dịch cần thiết sẽ không được kích hoạt. Vì vậy, chúng tôi phải luồn kim tiêm vaccine CMV chính xác để vừa bảo vệ tình nguyện viên, vừa đảm bảo nó có hiệu quả”.
Cơ chế hoạt động của vaccine này dựa vào việc đan những mảnh nhỏ mầm virus HIV vào một dạng suy yếu của virus herpes – còn được gọi là cytomegalovirus. Cytomegalovirus ở người kích hoạt phản ứng miễn dịch mạnh mẽ (tế bào T). Vaccine từ CMV hứa hẹn hoạt động tốt hơn những loại khác, nhất là với các mầm bệnh lây nhiễm nhanh, phá hủy hệ miễn dịch và có thể trốn khỏi cơ quan này.
Nghiên cứu được công bố trên Science Immunology cho thấy vaccine VIR-1111 chỉ có thể tạo ra các tế bào T đặc biệt, chống lại SIV nếu 8 gene bị thiếu hoặc bất hoạt. Bài báo khác xuất bản trên Science ‘s First Release miêu tả cách protein cytomegalovirus (Rh67) tạo ra các tế bào T MHC-E để chống lại SIV. Hai bài báo này đã gợi ý cách vaccine từ CMV tạo ra các phản ứng khác thường của tế bào T.
Phó giáo sư Louis kỳ vọng: “Nếu thành công, cách tiếp cận này sẽ mang tới cách hoàn toàn mới để phát triển vaccine. Nó không chỉ được ứng dụng cho phòng ngừa HIV/AIDS mà còn với các truyền nhiễm như lao, sốt rét hay hiểm nghèo là ung thư”.
Tuy nhiên, hiện tại, chương trình thử nghiệm lâm sàng trên người của vaccine VIR-1111 chưa được tiết lộ nhiều về các thông tin như bao nhiêu tình nguyện viên, liều lượng sử dụng hay phản ứng sau tiêm.
HIV/AIDS vẫn là bệnh chưa thể tìm ra cách phòng ngừa và chữa trị. Ảnh: Freepik.
Vì sao khó điều chế thành công vaccine ngừa HIV?
Năm 1984, Viện Y tế Quốc gia Mỹ và Viện Pasteur tuyên bố về virus HIV gây ra đại dịch AIDS. Khi đó, Bộ trưởng Y tế và Nhân sinh Mỹ Margaret Heckler hứa hẹn sẽ có vaccine ngừa căn bệnh này trong vòng 2 năm.
Tuy nhiên, điều đó không thành sự thật. Phương pháp phát triển vaccine truyền thống không thể sử dụng trên virus HIV. Hệ thống miễn dịch, chống lại bệnh tật, không phản ứng với chủng virus này. Nó tạo kháng thể HIV nhưng chỉ làm bệnh chậm phát triển mà không thể ngăn cản nó.
Các vaccine trước đây được tạo ra theo cơ chế bắt chước khả năng miễn dịch tự nhiên chống lại virus. Điều này xây dựng trên cơ sở những người đã khỏi bệnh. Tuy nhiên, gần như không có bệnh nhân nào khỏi hoàn toàn HIV/AIDS nên không có phản ứng miễn dịch nào cho vaccine bắt chước.
HIV là một bệnh n.hiễm t.rùng gây ra do retrovirus, sau đó, nó chuyển sang giai đoạn 3 hoặc AIDS. Với hết các bệnh n.hiễm t.rùng, vaccine giúp cơ thể có thêm thời gian để tự loại bỏ virus, ngăn n.hiễm t.rùng trước khi bệnh chuyển nặng.
Tuy nhiên, người nhiễm HIV có thời gian dài không biểu hiện triệu chứng trước khi chuyển thành AIDS. Giai đoạn này virus ẩn mình trong DNA người bệnh. Cơ thể không thể tìm ra hay phá hủy tất cả bản sao của virus để tự chữa lành.
Theo kênh truyền hình BFMTV, Giáo sư Olivier Schwartz, Viện Pasteur Paris, giải thích: “HIV tự chèn vào các tế bào, sau đó trở thành một phần của tế bào, do đó rất khó loại bỏ và ngăn chặn virus lây nhiễm”.
