Các bác sĩ Bệnh viện Bãi Cháy ( Quảng Ninh) vừa thực hiện phẫu thuật lấy đĩa đệm, ghép xương và cố định cột sống cổ, điều trị cho bệnh nhân bị chấn thương cột sống cổ thoát nguy cơ liệt.
Bệnh nhân Nguyễn M. H. (65 t.uổi, trú tại TP Hạ Long, Quảng Ninh) bị tai nạn giao thông được chuyển đến Bệnh viện Bãi Cháy trong tình trạng mất vận động hai chi dưới, gãy xương tay phải, tứ chi tê bì, bí đại, tiểu tiện. Hình ảnh chụp MRI cho thấy phù tủy cổ ngang mức đĩa đệm C5/6; phình thoát vị đĩa đệm C3/4, C5/6 gây chèn ép rễ thần kinh ngang mức, thoái hóa đa tầng đĩa đệm và cột sống cổ.
Các bác sĩ đã hội chẩn chuyên khoa Ngoại thần kinh cột sống và chỉ định thực hiện phẫu thuật ACDF cố định cột sống cổ, thay đĩa đệm cột sống cổ, hàn xương lối trước dưới sự hộ trợ của kính vi phẫu thế hệ mới nhằm giải phóng hẹp ống sống, chèn ép rễ thần kinh cột sống cổ, cải thiện chất lượng vận động cho người bệnh.
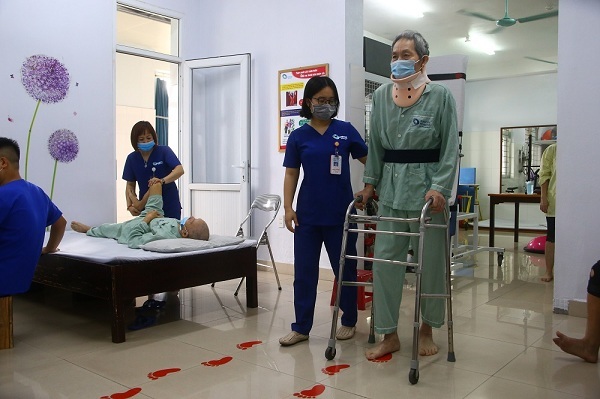
Bệnh nhân H. thoát khỏi nguy cơ liệt hoàn toàn.
“Phẫu thuật ACDF là phẫu thuật có độ khó cao đòi hỏi phẫu thuật viên phải được đào tạo bài bản, trang thiết bị phòng mổ hiện đại. Đặc biệt, việc ứng dụng kính vi phẫu cho hình ảnh phóng đại rõ nét trong phẫu thuật ACDF giúp các phẫu thuật viên quan sát tốt trường giải phẫu, lấy đĩa đệm bị tổn thương, hàn, ghép xương mào chậu hoặc xương sinh học vào khoảng trống sau khi lấy đĩa đệm để định hình cột sống cổ thuận lợi hơn, kiểm soát tốt các tai biến, nẹp vít cố định chính xác giúp hạn chế hiện tượng lỏng, xô nẹp khi bệnh nhân vận động cổ.” – Bác sĩ CKI Lê Triệu Linh (Khoa Ngoại Thần kinh sọ não, cột sống, Bệnh viện Bãi Cháy) cho biết.
Ca phẫu thuật do ekip bác sĩ CKI Lê Triệu Linh, bác sĩ nội trú Khúc Văn Trung thực hiện diễn ra thành công. Sau phẫu thuật 7 ngày, các triệu chứng tê bì tứ chi của bệnh nhân được cải thiện, có thể vận động tay chân khoảng 60% so với trước phẫu thuật, bệnh nhân có thể tự chủ đại tiểu tiện. Bệnh nhân tiếp tục được tập phục hồi chức năng sau phẫu thuật để cải thiện vận động. Đến nay, bệnh nhân có thể đạp xe, đi lại được tốt hơn.
Với phẫu thuật ACDF những người bệnh bị thoái hóa, thoát vị đĩa đệm cột sống cổ, liệt thần kinh tiến triển… sẽ được giải thoát khỏi những cơn đau dai dẳng, tránh được nguy cơ bại liệt, cải thiện chất lượng vận động, sinh hoạt.
Triển khai kỹ thuật mới cứu người bệnh sỏi mật
Các bác sĩ Khoa Thăm dò chức năng, Bệnh viện Bãi Cháy vừa thực hiện siêu âm nội soi (EUS) và nội soi mật tụy ngược dòng can thiệp (ERCP) lấy sỏi ống mật chủ và dẫn lưu mật cấp cứu kịp thời người bệnh bị tắc mật cấp.
Bệnh nhân nữ Nguyễn T H (24 t.uổi, trú tại huyện Kim Bảng, tỉnh Hà Nam) có t.iền sử viêm gan B mạn tính, sỏi túi mật vào Bệnh viện Bãi Cháy thăm khám do tình trạng đau bụng dai dẳng, chán ăn, vàng da tăng dần trong khoảng 1 tuần. Người bệnh đã được các bác sĩ thăm khám lâm sàng, siêu âm thành bụng, chụp cộng hưởng từ (MRI) ổ bụng nhưng không xác định được nguyên nhân gây tắc mật, giãn đường mật trong và ngoài gan.
Trên cơ sở hội chẩn các chuyên khoa Nội – Thăm dò chức năng – Ngoại và được sự đồng ý của người bệnh, các bác sĩ đã thực hiện kỹ thuật siêu âm nội soi (EUS) để xác định chính xác nguyên nhân bệnh. Đây là kỹ thuật kết hợp giữa nội soi và siêu âm hiện đại giúp chẩn đoán chính xác, can thiệp hiệu quả các tổn thương thành ống tiêu hóa và các cơ quan lân cận như thành trực tràng, dạ dày, ruột, gan, tụy, mật…
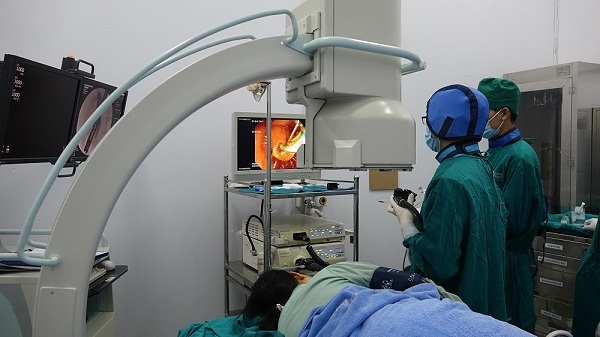
Các bác sĩ tiến hành lấy sỏi mật cho người bệnh.
Ekip siêu âm nội soi do Ekip Bác sĩ CKII. Lê Thị Kim Liên thực hiện đã phát hiện được sỏi kích thước 2,8×4,6mm trong lòng ống mật chủ đoạn thấp. Ngay sau đó, người bệnh được nội soi mật tụy ngược dòng can thiệp (ERCP) cấp cứu lấy sỏi ống mật chủ.
Ekip bác sĩ Nguyễn Trung Thành đã tiến hành cắt cơ oddi, dùng bóng kéo sỏi tầm soát từ ống gan chung xuống tá tràng lấy được sỏi 5mm ra ngoài sau đó đặt 1 stent dẫn lưu mật. Thủ thuật tiến hành thuận lợi, người bệnh tỉnh táo, không còn đau bụng, sức khỏe ổn định ngay sau can thiệp.
Bác sĩ CKII. Lê Thị Kim Liên – Trưởng Khoa Thăm dò Chức năng Bệnh viện Bãi Cháy đ.ánh giá: “Qua ca lâm sàng này, có thể nhận định một số trường hợp mà siêu âm qua thành bụng, thậm chí là chụp MRI ổ bụng nhiều khi không thể phát hiện được tổn thương.
Tuy nhiên, nội soi siêu âm nhờ khả năng áp sát được đầu dò siêu âm vào tá tràng chỗ vị trí đoạn thấp ống mật chủ và ống tuỵ đổ vào tá tràng nên có thể phát hiện tốt các tổn thương và sỏi ở vùng này. Điều này mang lại giá trị rất lớn giúp các bác sĩđưa ra chẩn đoán chính xác và xử trí sớm cho người bệnh, tránh các biến chứng do tắc mật lâu ngày gây n.hiễm t.rùng đường mật, sốc n.hiễm t.rùng đe dọa tính mạng.
Đây chỉ là một trong hàng trăm ca cấp cứu điều trị kịp thời bệnh lý mật, tụy, ống tiêu hóa… giúp người bệnh thoát nguy kịch từng được các bác sĩ Khoa Thăm dò chức năng, Bệnh viện Bãi Cháy thực hiệnbằng các phương pháp hiện đại là siêu âm nội soi (EUS) và nội soi mật tụy ngược dòng can thiệp (ERCP).
Từ năm 2016 đến nay, với chủ trương đẩy mạnh đào tạo, hợp tác y khoa trong nước và quốc tế để nâng cao hiệu quả khám chữa bệnh, dưới sự giúp đỡ, đào tạo thường xuyên của các chuyên gia đầu ngành nội soi trong nước và nước ngoài, Bệnh viện Bãi Cháy đã mở rộng, triểnkhai nhều kỹ thuậtnội soi và nội soi siêu âm can thiệp giúp chẩn đoán chính xác và can thiệp sớm cho người bệnh, góp phần cải thiện chất lượng cuộc sống, kéo dài t.uổi thọ và tiết kiệm chi phí điều trị.
